
Nemáte zapnutý Javascript, webová stránka nebude fungovat správně.
Některé části webu a aplikace nebudou dostupné.
Vše, co potřebujete vědět o Parkinsonově chorobě a jejích příznacích
Jana Novotná, (aktualizováno: )
Parkinsonova nemoc, pojmenovaná po lékaři Jamesi Parkinsonovi, který ji poprvé popsal, představuje neurodegenerativní onemocnění, které ovlivňuje centrální nervovou soustavu. V ČR s ní žije kolem 30 000 lidí, přičemž nejčastěji se objevuje u osob starších 60 let.
Co je Parkinsonova nemoc a jak vzniká
Parkinsonova nemoc je progresivní neurodegenerativní onemocnění centrální nervové soustavy. Poprvé ji popsal londýnský lékař James Parkinson v roce 1817. Ačkoli je známa už od starověku, její vědecké pochopení se stále vyvíjí.
Podstatou nemoci je postupné odumírání mozkových buněk z části mozku, která produkuje dopamin, neurotransmiter důležitý pro řízení pohybu. Nedostatek dopaminu narušuje přenos signálů mezi nervovými buňkami. Mozek pak ztrácí schopnost koordinovat pohyby těla, což vede k typickým projevům nemoci.
Příčiny Parkinsonovy choroby nejsou zcela jasné. Předpokládá se, že jde o kombinaci genetiky a vlivů prostředí. Mezi rizikové faktory patří opakovaná mikrotraumata hlavy, vystavení toxickým látkám a životní styl. Zajímavé je, že se vyskytuje po celém světě bez ohledu na sociální vrstvu.

Příznaky Parkinsonovy nemoci
Parkinsonova choroba je záludná tím, že nemocní mohou vypadat téměř zdravě. Příznaky se rozvíjejí pomalu a v počátečních fázích jsou nenápadné. Odhaduje se, že až 40 % lidí s Parkinsonovou chorobou nevyhledá lékaře včas, protože příznaky považují za projev stárnutí. Od prvních příznaků k diagnóze může uplynout i několik let.
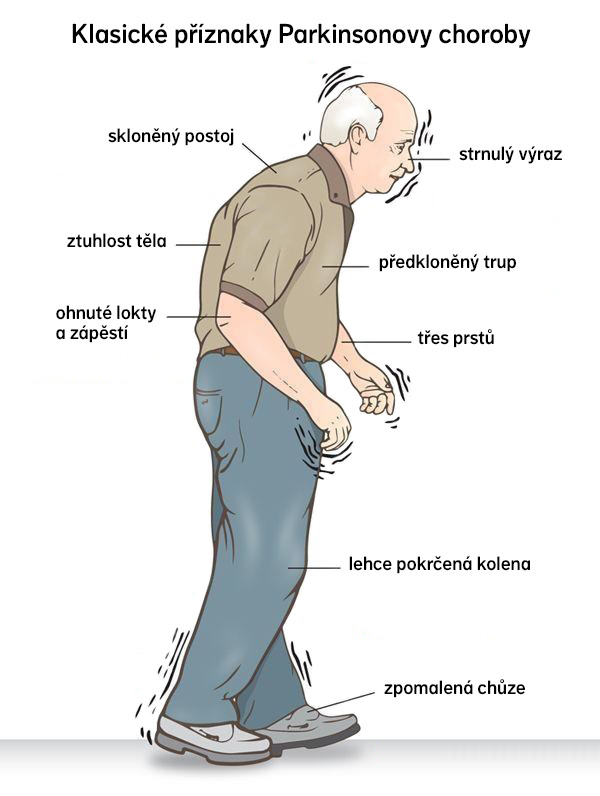
Příznaky nezačínají v centrech řízení pohybu, ale v nervových buňkách ovlivňujících čich. Patologické změny postupují do žaludku a pak do mozku. Mezi rané příznaky, kterým pacienti ani rodina nevěnují pozornost, patří únava, ztráta čichu, pocit ztuhlosti a těžkých končetin, bolesti ramen a zad, zácpa, problémy s chůzí a celkové zpomalení.
Mezi základní motorické příznaky patří charakteristický třes, který je pravidelný, rytmický a pomalý, objevuje se v klidu. Typický je pohyb, jako by člověk počítal peníze nebo válel těsto. Zpočátku se může objevit jen na jedné končetině, ale časem postihne i druhou stranu těla. Při pohybu třes slábne, ve spánku ustává. Dalším příznakem je svalová ztuhlost, hlavně dolních končetin, projevující se bolestivým napětím a křečemi.
Nemotorické příznaky jsou častější a mohou být nepříjemnější. Patří sem psychické problémy jako deprese, úzkost a podrážděnost, kognitivní problémy včetně potíží se soustředěním, myšlením, pamětí nebo demence. Objevují se také poruchy spánku, čichu, zhoršený zrak a u mužů sexuální dysfunkce.
Stadia Parkinsonovy nemoci - průběh onemocnění
Průběh nemoci je u každého pacienta jiný a zhoršuje se s časem. Obvykle se rozlišují čtyři vývojové fáze. První, adaptační fáze, zahrnuje prvotní příznaky, zjištění diagnózy a počáteční roky s nemocí. Tato fáze je psychicky náročná, protože si pacient uvědomuje únavu, klesající výkon a náchylnost k nemocem.
Druhá fáze - vyrovnávání se, se vyznačuje tím, že se díky léčbě život vrací k normálu. Pacient nemusí omezovat osobní ani pracovní život a vyrovnává se s diagnózou. Ve třetí fázi se objevují motorické problémy, léky už neúčinkují tak spolehlivě. Objevují se výkyvy v pohybech, které komplikují běžné činnosti, zhoršuje se stabilita a objevuje se porucha chůze.
Čtvrtá fáze představuje závislost na druhé osobě a je posledním stádiem nemoci. Onemocnění pacienta omezuje v každodenních činnostech a jeho závislost na okolí roste. Plně se rozvíjejí symptomy, ztuhlost nohou neumožňuje pacientovi stát ani chodit a objevují se psychické problémy.
Parkinsonova nemoc - délka trvání a prognóza
Zbývající délka života u Parkinsonovy nemoci je velmi individuální a závisí na mnoha faktorech. Věk při stanovení diagnózy hraje značnou roli – mladší pacienti mají obvykle lepší prognózu než starší. Celkový zdravotní stav před onemocněním, přítomnost dalších chorob a reakce na léčbu jsou dalšími rozhodujícími faktory.
Moderní léčba a komplexní péče umožňují pacientům vést plnohodnotný život po mnoho let. Důležitá je včasná diagnostika a zahájení vhodné léčby, která může zpomalit progresi nemoci a zlepšit kvalitu života. Pacienti, kteří dodržují léčebný režim a aktivně se podílejí na své péči, mají vyšší šanci na delší život.
Zvláštní skupinu tvoří pacienti s časným nástupem nemoci (Young Onset), kteří onemocněli mezi 30 a 40 lety. U nich se nemoc vyvíjí pomalu a dobře reagují na léčbu, ale mohou se u nich dříve objevit výkyvy hybnosti a dyskineze. Jejich dlouhodobá prognóza může být příznivější díky mladšímu věku a lepší adaptabilitě organismu na léčbu.
Léčba Parkinsona
Diagnóza je určena především z anamnézy a klinického neurologického vyšetření, hodnotící testy, zobrazovací metody. Výše uvedené příznaky jsou totiž typické i pro jiná onemocnění a Parkinsonova nemoc je diagnostikována až po vyloučení jiných příčin obtíží. Vyšetření nejčastěji provádí neurolog a po přečtení pacientovi lékařské historie následně testuje výraz ve tváři, třes v pažích, ztuhlosti v končetinách a krku, chůzi a rychlost obnovení rovnováhy. Následně je pacientovi odebrána krev a je poslán na další testy (např. počítačová tomografie, elektroencefalografie, ultrazvuk a magnetická rezonance).
Současné léky zmírňují průběh nemoci a jednotlivé příznaky. Klasická léčba Parkinsonovy choroby zahrnuje léky obsahující dopamin, antihistaminika a anticholinergika.
Kromě léků pomáhají i nemedikamentózní přístupy, které hrají roli v komplexní péči. Důležitou součástí je fyzioterapie zaměřená na pohybové cvičení těla, svalů na obličeji a krční páteře. Cílem je zajistit soběstačnost co nejdéle a zvýšit bezpečnost v každodenních aktivitách. Pomáhá také procvičování paměti a kognitivních funkcí.
Bolest nohou spojená s Parkinsonem lze zmírnit cílenými cvičeními, masážemi a fyzioterapeutickými technikami. Vhodné jsou protahovací cviky, silový trénink, tanec, plavání a cvičení zaměřená na rovnováhu. Ergoterapie pomáhá udržet pacientovu soběstačnost při každodenních činnostech, logopedie se zaměřuje na zlepšení artikulace a zmírnění poruch polykání.
Novinky v léčbě Parkinsonovy choroby - moderní terapie
Moderní terapie přinášejí naději pacientům s Parkinsonovou chorobou a jejich rodinám. Mezi nejpokročilejší patří směrové elektrody pro hlubokou mozkovou stimulaci, které umožňují přesnější zacílení stimulace v mozku. Tato technologie zvyšuje účinnost terapie a snižuje riziko nežádoucích účinků díky možnosti nasměrovat proud přesně tam, kde je potřeba.
Stimulátory s možností nahrávání aktivity mozku umožňují lékařům lépe porozumět aktivitě mozku pacienta a přizpůsobit stimulaci jeho individuálním potřebám. Tato technologie by mohla umožnit vypínání a zapínání stimulátoru podle aktivity v mozku, což by znamenalo revoluci v personalizované léčbě.

Život s Parkinsonovou chorobou
Parkinsonova nemoc představuje komplexní výzvu, ale díky moderní medicíně a podpůrné péči mají pacienti šanci vést déle plnohodnotný život. Důležité je včasné rozpoznání příznaků, aktivní přístup k léčbě a spolupráce s lékaři a terapeuty.
Jak se starat o parkinsonika?
Péče o pacienta v pokročilém stadiu může být pro rodinu velmi obtížná a složitá. V určité fázi onemocnění totiž nemocný potřebuje již trvalou ošetřovatelskou péči, kterou ne každá rodina doma zvládne, ať již z technických, nebo hygienických důvodů. Často chybí bezbariérové prostředí i odpovídající hygienické zázemí. Někdy to mohou být lidsky pochopitelné fyzické či psychické důvody. V takovém případě pomáhají specializovaná zařízení, jako je například síť zařízení, která pečují nejen o nemocné s demencí, ale i o řadu parkinsoniků v různých stadiích onemocnění a kde je nemocným poskytována potřebná specializovaná ošetřovatelská a rehabilitační péče.
Doporučení pro parkinsoniky
- Zhodnoťte své bydlení a jeho okolí, kde by se mohly vyskytovat překážky při zhoršeném pohybu a snažte se je odstranit. To platí i pro vaše pracoviště.
- Využijte kompenzačních pomůcek, které vám pomohou při každodenních činnostech. Jak vybrat vhodnou pomůcku se můžete přečíst zde.
- Na dlaždice a do vany umístěte protiskluzové podložky, abyste předcházeli pádům. Ze stejného důvodu nenechávejte předměty na podlaze, abyste o ně nezakopli.
- Pokud budete mít dlouhodobě špatnou náladu, neváhejte a kontaktujte psychiatra. Můžete se také zapojit do terapeutické skupiny lidí se stejnými obtížemi.
- Důležité je trénovat mozek a pravidelně procvičovat paměť, vědomosti i orientaci a věnovat se novým zájmům a plnění různorodých úkolů.


